多発嚢胞腎の感染症はどのように治療すればよいのか?
https://jsn.or.jp/academicinfo/report/evidence_PKD_guideline2020.pdf
まずはADPKDのガイドライン2020から
これは無料で読めるので良いですね。
以下、ガイドラインから引用
・ADPKD において,囊胞感染症はしばしば発生する重篤な合併症で,難治化し再発を繰り返すこと
・囊胞感染の起因菌としては大部分が腸管内由来の細菌で,なかでもグラム陰性桿菌が多い.
・グラ ム陰性桿菌を広くカバーし,脂溶性で囊胞透過性良好なニューキノロン系抗菌薬は,囊胞感染症の治療 に推奨される.
・しかし,ニューキノロン系抗菌薬の適応にならない病原体が囊胞感染症の起因菌として 少なからず報告されており,大腸菌などグラム陰性菌のなかにも耐性菌が高頻度に認められていることから,ニューキノロン系抗菌薬の乱用は避けるべき
・水溶性抗菌薬でも完治した囊胞感染 症例も少なからず報告されており,ニューキノロン系抗菌薬を重症囊胞感染症患者,初期治療に不応性囊胞感染症患者などに適応を絞って使用することを提案
とのこと。
脂溶性と水溶性の抗菌薬をあまり意識していなかったですね。
他に脂溶性抗菌薬ではST合剤も当てはまるようです。
確かに、ST合剤とキノロンは前立腺移行性もよいので、同じイメージでしょうか。
治療期間については以下の通り
囊胞感染症に対す る抗菌薬の投与期間に関して定説はないが,通常は 最低でも 4 週間は継続するとされている.
と最低でも4週間は必要。
→膿瘍に準じた長めの治療期間が必要ということで良いようです。
○ドレナージにについては以下のように記載
抗菌薬の経静脈投与による保存的治療に抵抗性の難治性囊胞感染に対しては,ドレナージによる治療が必要であり,巨大な感染性囊胞や再燃性囊胞感染に対しては,より早期のドレナージが提案される.
巨大な嚢胞感染ではや再発例、治療抵抗例では、早期のドレナージが推奨される。
ただ、そもそも嚢胞感染の診断は意外に難しい。
尿培養、血液培養は重要だが、CTでは感染した嚢胞かどうかの判断が難しい。
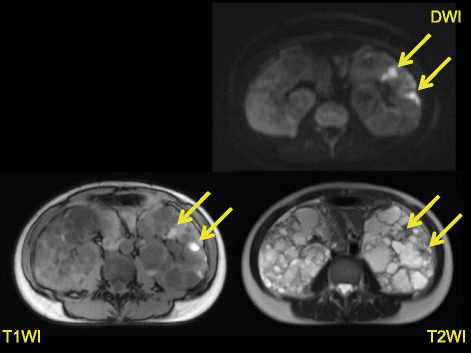
よって、MRIが診断に有用
https://www.jstage.jst.go.jp/article/jpnjurol/104/3/104_536/_pdf/-char/ja
この日本語の症例でもCTで判然としなかった嚢胞感染がMRIの拡散強調画像で明らかになり、ドレナージで改善したとのこと
日本の虎ノ門病院からMRIの診断特性についてのケースコントロール
コントロールもADPKDの患者
DWIが以下のように有用で感染嚢胞を鋭敏に検出
| Cases (n=88) | Controls (n=147) | Sensitivity | Specificity | |
|---|---|---|---|---|
| High SI on DWI (%) | 86.4 | 66.7 | 86.4 | 33.3 |
| Fluid-fluid level (%) | 50.0 | 12.9 | 50.0 | 87.1 |
| Wall thickening (%) | 48.3 | 10.9 | 48.3 | 89.1 |
| Fluid-fluid level or wall thickening (%) | 84.1 | 19.7 | 84.1 | 80.3 |
| Gas (%) | 1.1 | 0 | 1.1 | 100 |
| At least one of these four features (%) | 100 | 68.0 | 100 | 32.0 |
| High SI on DWI with diameter > 5cm (%) | 69.3 | 15.6 | 69.3 | 84.4 |
| Fluid-fluid level or wall thickening with diameter > 5cm (%) | 72.7 | 8.8 | 72.7 | 91.2 |
| At least one of these four features with diameter > 5cm (%) | 83.0 | 18.4 | 83.0 | 81.6 |
DWIで高信号のみならず、嚢胞のFluidレベル、嚢胞壁肥厚、も有用
何らかの異常所見であれば、感度100% 特異度68%と除外に有用
嚢胞内のガスは稀だが特異度は100%であった
ADPKD患者における重症感染性嚢胞の検出にはMRIでのFluid形成、嚢胞壁壁肥厚が有用であり、約80%の感度および特異度
しかし、特異度はTLKVの増加とともに低下し、臓器腫大(TLKV > 8500 cm3)では特異度はわずか65.8%
嚢胞径>5 cmは,ドレナージを必要とする感染嚢胞の検出に有用
→嚢胞径>5 cm、嚢胞感染の4つのMRIの特徴、同部位の腹痛を組み合わせることが診断には極めて有用
以下、同様に虎ノ門病院からのレビュー
抗菌薬の選択

脂溶性の抗菌薬が好まれるが実際は水溶性でも効果がある。
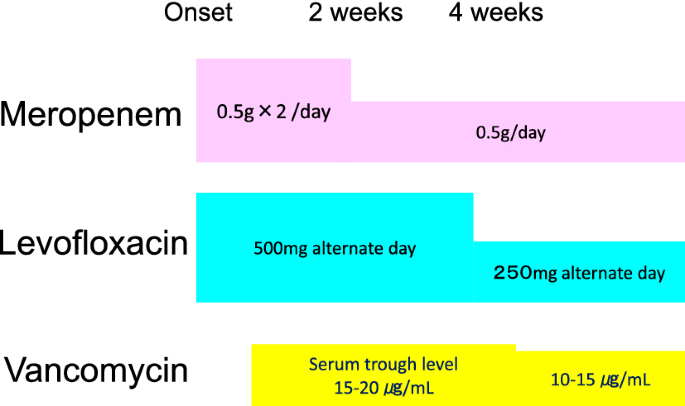
ただし、重症例は併用療法としてメロペン+クラビット±バンコマイシンを使うこともあると
抗菌薬は症状が完全に消失するまで使用する
血液透析患者の重症嚢胞感染では以下のレジメを推奨
感染性嚢胞のドレナージの基準
| 抗菌薬不耐性の感染症(適切な抗菌療法にもかかわらず1〜2週間続く発熱) |
| 直径5cmを超える大きな感染した嚢胞 |
| 重度の嚢胞感染症(敗血症、播種性血管内凝固症候群[DIC]など) |
| 多くの再発エピソードを伴う嚢胞感染 |
なおSystematic reviewでは治療成功群と失敗群の特徴は以下
成功群では抗菌薬投与期間の中央値が28日だが、失敗群では抗菌薬の投与期間の中央値が7日であり、短期の抗菌薬投与は治療失敗と関連。
他には、腎閉塞後,尿路結石,非定型または耐性病原体,腎機能障害などが治療失敗群と関連を認めた。
| Baseline characteristics | Initial treatment outcome |
P-value | |
|---|---|---|---|
| Success (n = 33) | Failure (n = 52) | ||
| Age, years (mean ± SD) | 57 ± 13 | 49 ± 11 | 0.001 |
| Male sex, n (%) | 14 (42) | 24 (46) | 0.7 |
| eGFR stage, n (%) | |||
| eGFR Stage I–II | 1 (3) | 3 (6) | 0.6 |
| eGFR Stage III–IV | 6 (18) | 13 (25) | 0.5 |
| eGFR Stage V | 5 (15) | 9 (17) | 0.8 |
| eGFR Stage Vd | 10 (30) | 13 (25) | 0.6 |
| eGFR Stage Vt | 6 (18) | 5 (10) | 0.3 |
| eGFR not available | 5 (15) | 9 (17) | – |
| Diabetes mellitus, n (%) | – | 5 (10) | – |
| Presence of urolithiasis, n (%) | 1 (3) | 3 (6) | 0.6 |
| Post-renal obstruction, n (%) | 1 (2) | – | |
| Cyst diameter ≥5 cm, n (%) | 9 (27) | 14 (27) | 0.6 |
| Duration of initial antimicrobial regimen, days [median (IQR)] | 28 (21–44) | 7 (5–14) | <0.001 |
| Failure to culture a pathogen, n (%) | 5 (15) | 5 (10) | 0.3 |
| Other than E. coli cultured, n (%) | 6 (18) | 28 (54) | 0.001 |
| Antimicrobial-resistant pathogen, n (%) | 2 (6) | 7 (13) | 0.4 |
なお2000年以降は治療成功率は上昇しつつある それに伴い経皮的ドレナージの実施率も上昇している
| Initial and final therapy | All therapies | Therapies initiated in patients |
P-value | |
|---|---|---|---|---|
| <2000 | ≥2000 | |||
| Initial therapy, n (%) | 85 | 36 | 49 | |
| Antimicrobial | 67 (79) | 31 (86) | 36 (74) | 0.2 |
| Percutaneous | 6 (7) | 1 (3) | 5 (10) | 0.2 |
| Surgical | 12 (14) | 4 (11) | 8 (16) | 0.5 |
| Initial therapy, n (%) | ||||
| Success | 33 (39) | 9 (25) | 24 (49) | 0.03 |
| Failure | 52 (61) | 27 (75) | 25 (51) | 0.03 |
| Final therapy, n (%) | ||||
| Antimicrobial | 24 (28) | 10 (28) | 14 (29) | 0.9 |
| Percutaneous | 23 (27) | 3 (8) | 20 (41) | 0.001 |
| Surgical | 38 (45) | 23 (64) | 15 (31) | 0.002 |