腸腰筋膿瘍、まとめ
まれな疾患だが、たまに出会う腸腰筋膿瘍
原発性と二次性に分類される
→もともとは結核が多かったが、先進国では激減 むしろHIVや違法薬物使用等がリスクとなっている。感染性心内膜炎もリスク
二次性は別に原因があり、それが腸腰筋に波及したもの
胃腸または泌尿生殖器の疾患、術後大動脈瘤による感染の拡大、脊椎椎間板炎、骨髄炎、敗血症性関節炎、手術後の感染などの基礎疾患によって引き起こされる。
古典的には後ろ向きの61人のケースシリーズだがJAMA surgeryにのった論文


痛みの訴えは95%で認める。
消化管症状(43%)の頻度もそれなりに。
Massが触れることもある(13%)や体重減少(11%)も
個人的には、今までのケースでは腰痛が主訴のことが多かった印象
腸腰筋徴候は虫垂炎の診断で有名だが、腸腰筋膿瘍を疑うときにも明らかに有用
ただ、感度や特異度は?
なお、発熱、腰痛、股関節の可動制限は3徴とのことだが、3割にしかみとめない。
Psoas abscess: Making an early diagnosis in the ED - ScienceDirect
少しでも疑えば、造影CTを撮像して、はじめて気づく


4cm以下は40% 6cm以上は39%
片側性が87% 75%が単発
なお、臨床的な実感として小さい腸腰筋膿瘍は単純CTのみでは見逃す。
造影CTが診断には、当然だが有用
なお、この報告では原因疾患としては消化管病変(炎症性腸疾患)が多い
他に、免疫不全、菌血症、手術後、硬膜外膿瘍、転移性腫瘍など


15%が抗菌薬のみで治療を開始
79%は経皮的ドレナージを使用 経皮的ドレナージのうち44%がオープンドレナージも併用されている。
bmcinfectdis.biomedcentral.com
BMC infectious diseaseからも88人の患者の後ろ向きのコホート(台湾)
重度の敗血症は、53人の患者(60.2%)に認められた。
院内死亡率は25%と非常に予後不良な疾患である。
培養の検出率は83.0%(73/88)であり
血液培養陽性は59.3%(51/86)
膿培養陽性は75.7%(53/70)
1 ブドウ球菌
2 レンサ球菌
3 Klebsiera pneumonia,大腸菌
他に、嫌気性菌培養
MRSAも検出される
2次性の原因
61人の二次IPA患者の中で、最も一般的な病因は
筋骨格系(37人の患者、60.7%)
心血管(11人の患者、18.0%)
尿路(10人の患者、16.4%)
心血管の原因は、感染性心内膜炎、感染性大動脈瘤、血管内ステント留置感染などが含まれている。
なお、抗菌薬は第三世第セフェム+メトロニダゾール or カルバペネムで開始
異なる初期治療法(抗生物質のみ、経皮的ドレナージ、手術)間のIPA患者の特徴がことなる
抗生物質のみの患者郡は、他の治療法を受けた患者よりも年齢が高く(P = 0.005)、
膿瘍の平均直径が小さく(P <0.0001)、血小板数が少なかった(P = 0.016)。
さらに死亡率が高い(P = 0.002)
抗菌薬のみの保存的療法は膿瘍が小さい場合、状態が悪くてドレナージができない場合に用いられた
死亡に関連する要因として多変量解析を施行
抗菌薬のみでは、死亡に関するHRは、 5.34 (95% confidence interval [CI], 1.27–22.56)と統計学的に有意に関連あり
手術は死亡率を低下させる??統計的には有意ではない (HR = 0.28, 95% CI 0.04–2.02, P = 0.207).
ガス産生型は院内死亡率が高い 100%が重症敗血症である。
さらにガス産生型はグラム陰性桿菌、嫌気性菌の検出率が高い
非ガス産生型はグラム陽性球菌の検出率が高い。
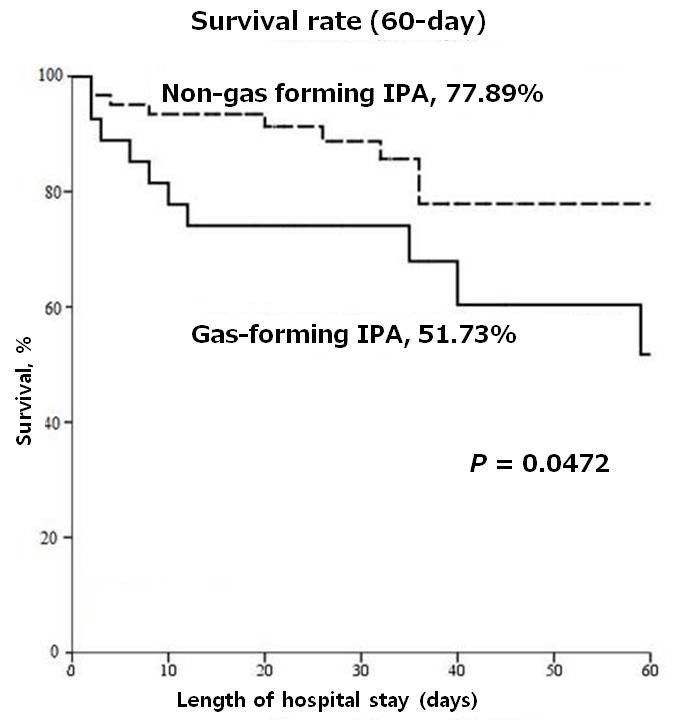
治療戦略としてはまず経皮的ドレナージを行うが、ガス産生型は経皮的ドレナージのみでは失敗する確率が、非ガス産生型よりも高い
ガス産生型は手術をしても改善しないこともありえるが手術しないと改善が乏しい
●治療アルゴリズム
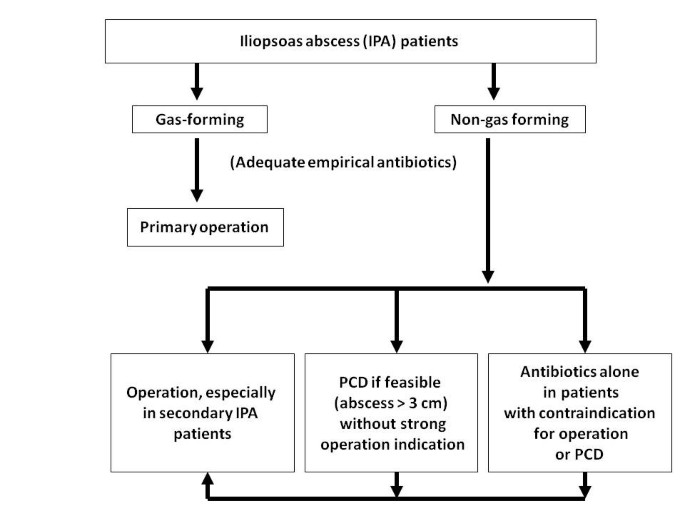
感染した大動脈瘤の破裂、虫垂炎の破裂、脊髄圧迫を伴う硬膜外膿瘍などの明らかな緊急手術の適応では、当然、手術を行う
ガス形成性の腸腰筋膿瘍では経皮的ドレナージの失敗率が高いので、外科的介入が優先される。
ただし、非ガス形成性および単発で小さめ(原発性)の患者では経皮的ドレナージが望ましい。
全身麻酔下での手術ができないような虚弱な患者では、経皮的ドレナージとなる。
●まとめ
腸腰筋膿瘍では原因検索がかかせない。
症状が乏しいこともあるため疑えば、腸腰筋徴候を確認し、造影CTを
ガス産生型はグラム陰性桿菌、嫌気性菌が関与し、二次性の要素も強い。経皮的ドレナージでは失敗するので、手術を行う必要がある。
|
|
![[商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。] [商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。]](https://hbb.afl.rakuten.co.jp/hgb/179c3810.139e41e1.179c3811.6e68fb08/?me_id=1213310&item_id=20473229&pc=https%3A%2F%2Fthumbnail.image.rakuten.co.jp%2F%400_mall%2Fbook%2Fcabinet%2F0284%2F9784815730284_1_3.jpg%3F_ex%3D240x240&s=240x240&t=picttext)
