Helicobacter pylori Therapy for the Prevention of Metachronous Gastric Cancer
N Engl J Med 2018;378:1085-95.
https://www.nejm.org/doi/full/10.1056/NEJMoa1708423
背景
WHOは1994年にHelicobacter pyloriを胃癌に対するGroup 1の癌誘発因子であると分類した。しかし、大規模研究が少なく長期のフォローアップも困難であるため、H. pyloriの除菌が胃癌のリスクを減らすというエビデンスは低いと考えられており、無症状のH. pylori陽性患者へのスクリーニングと治療は未だ推奨されていない(ACG clinical guideline: treatment of Helicobacter pylori infection. Am J Gastroenterol 2017;112:212-239.、Management of Helicobacter pylori infection — the Maastricht V/Florence Consensus Report. Gut 2017;66:6-30.)。
リンパ節転移のリスクのない早期胃癌は内視鏡的に切除可能であるが、胃を保存するためにために異時性胃癌が発生する可能性があり、発生率は年間約3%とされている。Uemuraらによる非無作為化試験では、早期胃癌内視鏡的治療後のH. pylori除菌が新たな胃癌の発生を抑制すると報告しているが(Cancer Epidemiol Biomarkers Prev 1997;6:639-642.)、その後のふたつのオープンラベル試験では異なる結果が示されている。後ろ向き研究を含むメタアナリシスではH. pylori除菌の予防的効果が示されているが(Helicobacter 2014;19:243-248.)、長期の観察研究ではH. pylori除菌後であっても異時性胃癌の高い発症率が報告されている(Gastric Cancer 2016;19:911-918.、Gastrointest Endosc 2012;75:39-46.)。
胃癌の患者では通常、組織学的に腺萎縮および腸上皮化生を含む胃粘膜の前癌性変化が進行している。「point of no return」という概念は、既に組織学的変化が進行していれば、H. pylori除菌後でも新たな胃癌が起こりうる、ということを示している(訳注:H. pyloriに起因する胃炎による組織変化が非可逆的に進行している、ということ)。
この研究は、H. pylori除菌が早期胃癌患者の異時性胃癌を予防し、組織学的変化を減少させるかどうかを評価するためにデザインされた。
- PICO
Patients
内視鏡下生検で組織学的に早期胃癌または高悪性度腺腫と診断され、内視鏡的切除を予定された18歳から75歳までの患者
Inclusion
- pyloriに感染しており、内視鏡的に潰瘍を伴わず粘膜に局在していて、CTでリンパ節転移および遠隔転移がない
Exclusion
再発癌、H. pylori除菌後、低分化管状腺癌または印鑑細胞癌、抗生物質に対する重大なアレルギー歴、内視鏡的治療後に追加で外科的切除が必要、5年以内の他臓器癌
Intervention
- pylori除菌薬内服
(アモキシシリン1000mg、クラリスロマイシン500mg、ラベプラゾール10mgを1日2回×7日間)
Comparison
ラベプラゾール+プラセボ内服
※倫理的観点から、3年のフォローアップが終了後の検査でH. pylori陽性の患者全例にビスマス4剤療法(PPI+ピスマス+メトロニダゾール+テトラサイクリン)を行った。
Outcome
主要評価項目ふたつ
・異時性胃癌の発症(内視鏡治療1年後以降に発見された胃癌)
・3年後のフォローアップ時点での、胃体部小彎側の腺組織の少なくとも1グレード以上の萎縮改善
副次評価項目
・異時性腺腫の発生率
・全生存率
- ランダム割付されているか?ランダム割付の方法は?
Computer-generated randomizeation、ブロック法に関しては記載なし
幽門部における組織学的萎縮度合いで層別化されている
- ベースラインは同等か?
table 1参照。飲酒者がプラセボ群でやや多いか?他は同等で良いと思われる。
- 研究対象となった介入以外は両方のグループで同じような治療がされていたか?
両群とも除菌薬orプラセボ内服後にPPIを4週間内服しているとある。その他、治療に関する詳細な記載はない。
Supplementary Appendixのtable S3に、それぞれの群で発生した異時性癌に対する治療に関しての記載はある。外科的治療はプラセボ群で明らかに多い。これが副次評価項目の全生存率に影響を及ぼしたかどうかは不明。
- 研究対象者、現場担当者、研究解析者は目隠しされている?
triple blindである。
- ITT解析か?
全ての解析はmodified intention-to-treatで解析されている。
- その研究のための対象患者数は偶然の影響を小さくとどめるのに十分な数か?
異時性胃癌の発生率に関して →両群で180人ずつ必要
組織学的な萎縮度の改善に関して →両群で157人ずつ必要
powerは80%。主要評価項目が複数個あるので、本来であれば多重性を考慮に入れなければならないが、異時性胃癌の発症に関して有意差がある時のみ組織学的な改善に関する検定を行うGatekeeping法で、two-sided significant levelは0.05で計算している。
内視鏡治療後に追加で外科的治療が必要になったための脱落率を15%、loss to follow-upを10%として、両群で235人必要と計算した。
Figure 1より、470人が無作為化を受けて治療群に236人、プラセボ群に234人が割り付けられた。当初の予定通り、追加の外科的治療などの理由で数十名脱落し、modified intention-to-treat解析を受けたのはそれぞれ194人と202人であった。
→人数は足りている。
- 結果は?
- 結果に有意差はあるか? NNTは?
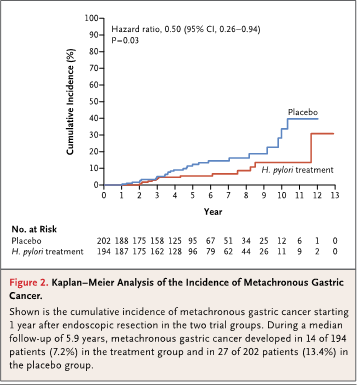
追跡期間中央値5.9年の間に、治療群では194人中14人(7.2%)が、プラセボ群では202人中27人(13.4%)が異時性胃癌を発症した(ハザード比0.50、95%信頼区間0.26 to 0.94; P = 0.03)。NNTは17。
組織学的変化に関して、胃体部小彎側の萎縮グレードの改善は治療群がプラセボ群よりも明らかに多かった(48.4% vs. 15.0%; P<0.001, オッズ比5.30; 95%信頼区間3.08 to 9.13)。同部位での腸上皮化生に関しても治療群で優位に改善していた(36.6% vs. 18.3%, P<0.001)。しかし幽門部と胃体部大彎側では有意差はなかった(table 2)。
副次評価項目に関して、異時性腺腫は治療群で16例、プラセボ群で17例発症しており、有意差なし。
全死亡は治療群で11例、プラセボ群で6例(有意差なし、胃癌による死亡はどちらも1例ずつ)。
- pyloriは除菌群194例中156例で、プラセボ群202例中11例で除菌されていた。228例でH. pylori感染が持続していた。フォローアップ中央値5.9年の間に発生した全異時性胃癌41例中、32例がこのH. pylori感染持続228例から発症していた(14.0%)。除菌成功例167人からは9例が異時性胃癌を発症した(5.4%)。ハザード比は0.32、95%信頼区間は0.15から0.66、P値は0.002であった。発症率は9.1 cases vs. 27.9 cases per 1000 person-yearsで、P値は0.003であった。
- 副作用は?
味覚変化や下痢、ふらつきなどの軽い副作用がプラセボ群よりも治療群で優位に多かった(42% vs. 10.2%, P<0.001)。重篤な副作用の報告はなかった。フォローアップ期間中に消化器症状を訴えて処方を受けた患者の数に関しては両群で有意差はなかった。
- 臨床にこの結果はどのように応用できるか?
まず、そもそもピロリ菌陽性の患者全員に除菌をする必要はないと認識する。「ひょっとしたら胃癌と関係しているかもしれないので、希望があれば除菌します。」ぐらいで良い。二次除菌が失敗しても、自費でまで三次除菌を勧める必要はない。今の日本の除菌ブームはちょっと行き過ぎな感が否めない。
さりとて、今回の論文の結果からは、早期胃癌治療後の人には積極的にピロリの検査&治療を勧めてもいいのではないかと思われる。もし他院で内視鏡的切除術をした人でピロリ検査をしていない人が入れば(だいたいそこでしているだろうが)、積極的に検査をしても良いのではないだろうか。しかし、たかだか中央値5.9年程度のフォローアップ期間なので、長期予後は不明である。