古都はじめ奈良実況中継③ 井上先生講義
古都はじめ奈良実況中継② 藤田先生講義
-
痛みやその他のつらい症状を和らげる
-
生命を肯定し、死にゆくことを自然な過程と捉える
-
死を早めようとしたり遅らせようとしたりするものではない
-
心理的およびスピリチュアルなケアを含む
-
患者が最期までできる限り能動的に生きられるように支援する体制を提供する
-
患者の病の間も死別後も、家族が対処していけるように支援する体制を提供する
-
患者と家族のニーズに応えるためにチームアプローチを活用し、必要に応じて死別後のカウンセリングも行う
-
QOLを高める。さらに、病の経過にも良い影響を及ぼす可能性がある
-
病の早い時期から化学療法や放射線療法などの生存期間の延長を意図して行われる治療と組み合わせて適応でき、つらい合併症をよりよく理解し対処するための精査も含む
古都はじめ奈良2019 実況中継 ① 長尾先生 講義
蕁麻疹様の薬疹について
蕁麻疹様の薬疹について
https://www.tandfonline.com/doi/abs/10.1517/14740338.3.5.471?journalCode=ieds20
薬剤副作用の分類
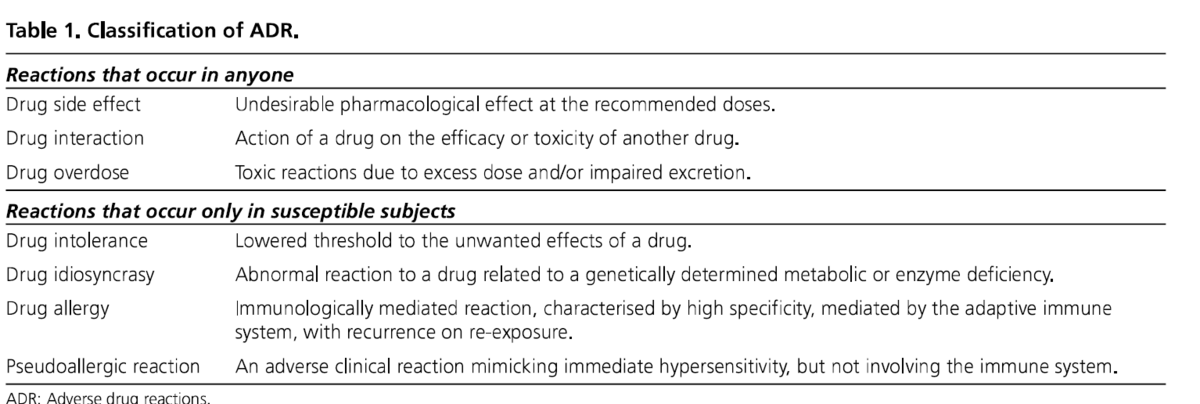
薬剤アレルギーのタイプ
アナフィラキシーを起こすType1だけでなく、その他の免疫を介した機序もある。

薬剤誘発性の蕁麻疹や血管浮腫の分類
⇒免疫が介在する機序と、介在しない機序に分かれる。

薬剤による蕁麻疹を起こす薬剤の頻度

⇒NSAIDS,抗菌薬、ワクチン、bupropion、抗うつ薬、降圧薬など


炎症性腸疾患の関節炎・腸管外病変 臨床推論カンファレンス 2019年7月17日
若年男性
2-3週間で悪化する下肢痛?
ボールをぶつけてから痛いという触れ込みだが、痛みは受傷直後はそれほどでもなく徐々に悪化しているという病歴は合わない。
さらに、1週間の経過の下痢と微熱があり、下痢は改善する気配はなく1日6-8回程度で継続していると。
診断は??
下痢が長引いている。
まずは感染性腸炎を考え食事歴は確認するが、1週間の経過でさらに改善傾向がないというのは違和感があるので、炎症性腸疾患を考える。
⇒追加問診で、血便があり、さらに先行する、下痢と血便の病歴もあり。
皮疹や口内炎、体重減少の病歴はない。
では、痛みに関しては??
痛みは歩行が不能なほどの痛み。
痛みの首座は股関節と膝関節で、他動時痛も著明であり関節でよさそう。
関節の腫脹もあり、炎症もありそうなので、関節炎で良さそう。
右の膝関節、股関節と2つの関節の炎症が痛みの原因のよう。
⇒急性多関節炎
上記の下痢の病歴と合わせると
①炎症性腸疾患に伴う関節炎
②反応性関節炎が考えられる。
次の検査としては便培養と下部消化管内視鏡。
便培養は陰性。
⇒よって潰瘍性大腸炎に伴う関節炎と診断。
炎症性腸疾患の腸管外症状について
https://www.ncbi.nlm.nih.gov/pubmed/26154136

A、口腔アフタ性潰瘍、(B)スウィート症候群、(C)結節性紅斑、(D)壊疽性膿皮症、(E)ストマ周囲の壊疽性膿皮症、(F)上強膜炎、(G)ぶどう膜炎、(H)バンブーサイン(脊椎関節炎)(I)仙腸関節炎のXp所見(J)仙腸関節炎のXp所見(K)両側仙腸関節炎(MRI所見)
炎症性疾患に伴う末梢性関節炎はRAに比べて関節破壊が乏しい
〇炎症性疾患に伴う末梢性関節炎の分類

関節炎の数が5つ未満(Type1)、5つ以上(Type2)かで分類される
type1は膝や足首、手首など大関節が多め
type2はMCP、膝、PIPと称関節が多め。
type1,2ともに膝関節の頻度が高い⇒膝関節炎では炎症性腸疾患を想起する。
type1は左右非対称だが、type2は左右対称性⇒症例とも合致する
type1は炎症性腸疾患の病勢と関連するが、type2は病勢と関連しない

IBDと診断されるまでに腸管外病変が先に出現することが多い傾向。
さらに診断されてからも腸管外病変が新たに出現する
なお結節性紅斑は女性に多くやはり下腿優位

壊疽性膿皮症も下肢優位に多いが男性にもそれなりに出現する

IBDの腸管外病変の治療のまとめ

関節炎ではステロイド関節注射、ステロイド内服、サラゾスルファピリジン、COX2阻害薬など type1ではIBDの治療が有用
セカンドラインセラピーとして、生物学的製剤を推奨
なおUp to DateではIBDに伴う関節炎の治療を以下のように推奨
①(おそらく脊椎関節炎に準じて)、ナイキサン極量定期投与+PPIを投与
②ナイキサンが効果が乏しければサラゾスルファピリジンを追加
③サラゾスルファピリジンでも効果が乏しければ、生物学的製剤(monoclonal antibody TNF inhibitors) ⇒インフリキシマブ、アダリムマブ、ゴリムマブなど
・ステロイドの内服やステロイドの関節注射などは、DMARDが効果が出現するまでの繋ぎとして有用。
・脊椎炎優位の場合もまずは、NSAIDSを使用。
・脊椎炎に伴う腰痛がNSAIDSで充分にコントロールできない場合は、monoclonal antibody TNF inhibitor を使用する。
⇒体軸関節炎優位でNSAIDSでコントロールできない場合は、早めにmonoclonal antibody TNF inhibitor の使用を検討。
リウマチ性疾患の勉強には以下がお勧めです!!
|
|
メディチーナの特集を書きました(急性閉塞性緑内障の診方)
川島先生からのご紹介で、メディチーナの内科エマージェンシー特集を書かせていただきました。
http://www.igaku-shoin.co.jp/journalDetail.do?journal=38233
私は、頭痛+嘔吐で来院した方でどのように、急性閉塞性緑内障を疑うかという話を書かせていただきました。
ポイントは以下の通りです。
・眼の片側性圧痛を認める
・眼球が硬い
・毛様充血かどうか。
・角膜の混濁や浮腫
・散瞳
・ペンライトを用いた診察(対光反射の左右差、lateral penlight test)
lateral penlight testは以下
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5130941/pdf/11606_2016_Article_3737.pdf
通常は横からライトを当てても影は出来ない


しかし急性閉塞性緑内障であれば、鼻根部に影が出来ます。
詳細は本誌をご覧ください!
![[商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。] [商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。]](https://hbb.afl.rakuten.co.jp/hgb/18c421c7.576105f4.18c421c8.ff44e31d/?me_id=1259747&item_id=13861978&m=https%3A%2F%2Fthumbnail.image.rakuten.co.jp%2F%400_mall%2Fdorama%2Fcabinet%2Fbkimg%2F2018%2F049%2F33854029.jpg%3F_ex%3D80x80&pc=https%3A%2F%2Fthumbnail.image.rakuten.co.jp%2F%400_mall%2Fdorama%2Fcabinet%2Fbkimg%2F2018%2F049%2F33854029.jpg%3F_ex%3D80x80&s=80x80&t=picttext)