
管理人が執筆した本の第2版が出版されました!
尊敬する先輩のH先生から以下のような、ありがたいお言葉を頂きました。
よろしければ是非!
1冊の本でかなり広く範囲を網羅されており,目の前の臨床に即役立つ知識やパールが「どう考えているか」を共にわかりやすく書かれていて最高でした!!
ボリュームがしっかりあり読み応え十分です!!

管理人が執筆した本の第2版が出版されました!
尊敬する先輩のH先生から以下のような、ありがたいお言葉を頂きました。
よろしければ是非!
1冊の本でかなり広く範囲を網羅されており,目の前の臨床に即役立つ知識やパールが「どう考えているか」を共にわかりやすく書かれていて最高でした!!
ボリュームがしっかりあり読み応え十分です!!
*一部抜粋します


ERの腹痛では、コモンから考える。
虫垂炎と異所性妊娠を常に考える。
虫垂炎は心窩部痛から始まる。
胃腸炎は嘔吐、腹痛、下痢の3徴が出現する。
感冒というには、咳嗽、咽頭痛、鼻汁の3徴がそろっていないといけないのと同じ。
胃腸炎というには嘔吐⇒腹痛⇒下痢の順番で出現する。それに合わない場合は、胃腸炎と言ってはいけない。
高齢者で嘔吐だけで来る場合は?? ⇒心筋梗塞や小脳梗塞もありうる。
高齢者、糖尿病、精神疾患、ステロイド内服などがあると患者背景
分からない場合は、ホウレンソウを徹底。
患者さんのことを考えれば、相談する。
相談しやすい環境を作る。
相談しづらい上級医にならないように。
74歳女性が、胸痛が増悪して来院。検査は全て陰性。
⇒実は帯状疱疹。 コモンな病気はERでも、しっかり診断をつけることが大切。
Quick SOFAは敗血症に関わらず、重症疾患のスクリーニングに有用
意識障害と感冒症状では、常に髄膜炎を考えて、ルンバールを躊躇しない。
壊死性筋膜炎と蜂窩織炎の鑑別は①バイタルサイン ②痛み
壊死性筋膜炎を疑えば、試験切開を躊躇しない
。
高齢者の呼吸不全⇒①心不全 ②肺炎 ③COPD急性増悪 ④肺塞栓
肺塞栓の診断は難しい。。造影CTの敷居は高いが。。
肺塞栓を強く疑うなら、造影CTをしたほうが良い。
肺塞栓の可能性が低いと思うときにのみ、D-dimerを使う。
なんとなく、D-dimerを出すべきではない。
心電図で最も高い所見は洞性頻脈
造影剤自体を過度に恐れない。造影剤以外の脱水や薬剤などの要素が大きい。
造影剤腎症を予防するために生食で腎前性の要素を除外。
基本的にERでは必要ならば造影CT。 ただし、造影剤のアナフィラキシーのリスクはあるので、単純CTやエコーで検査前所見を高める。
肺塞栓を疑うなら下肢の身体所見や下肢エコーを行い検査前確率を高める努力を。
外傷では背景に失神がないかを確認する。
病歴聴取が大切。
心原性失神の所見を見逃さない。
鑑別疾患を想定して、病歴や身体所見を行う。
心原性失神を見逃したら4人に1人はCPA? 見逃してはいけない。
心原性失神の除外で、ひとまず心電図をとればよいというわけではない。
病歴や身体所見が大切で、心原性失神の検査前確率の見極めが大切。
失神から痙攣にいたる。
神経調節性失神であってもすぐに横にせず脳血流が低下すれば痙攣にいたる。
失神して痙攣した場合に、セルシンではなく、失神の原因検索と対応を。
悪性腫瘍、誤嚥性肺炎など疾患ごとにどのように亡くなっていくかという過程を、こまめに説明することが大切。
後医は名医。前医を否定しない。
プロブレムリストの作り方についてレクチャーをしました。












Patient p.1008, Patient selection
Inclusion criteria:イギリスのCastle Hill Hospitalの外来で診断されたNYHA III–IVであり、経胸壁心エコーでEF<45%、利尿薬及びRAA系阻害剤を定量内服しているCHFの成人患者。
Exclusion criteria:呼吸器疾患の併存、最大呼気速度<150L/min、オピオイド過敏症、過去のオピオイド投与歴、eGFR<30ml/min。
Intervention and Comparison p.1008-1009, Study design
Cross-over studyであり、同一群に対して3回介入を行う。それぞれの介入のIntervalにWashoutとして3日間何もしない期間を設ける。
Oral morphine:Oramorph 5 mg(モルヒネ硫酸塩速放剤)の4回/日投与を4日間行う。
Oral oxycodone:Oxynorm 2.5mg(オキノーム/オキシコドン速放剤)の4回/日投与を4日間行う。
Placebo:Placebo(上記2つとよく似た量・粘度の液体)4回/日投与を4日間行う。
Outcome p.1009, Study design
Primary outcome:介入4日目での呼吸困難のNRSの24時間平均とベースとの違い
Secondary outcome:介入4日目での呼吸困難NRSの24時間での最悪値とベースとの違い・Borg scale・呼吸困難に関する臨床全般印象尺度のベースからの変化・満足度NRS・SF-12 を用いたQOL評価・嘔気(NRS)・眠気(NRS)・便秘.あとTable4で安静時脈拍・血圧・呼吸数・SpO2の変化、Table5で嘔吐・かゆみ・めまい・頭痛・腹痛・発汗・口喝についても触れられている。
Cross-over studyなため、同一群。p.1009にRandom number generation programでrandom化し、どの順番で介入を行うかに関してランダム割付を行ったと書かれている。
Cross-over studyなため、同一群.
Cross-over studyなため、同一群.CHFであり、βblocker・ACEI・ARBは多い.
患者・現場担当者はblindされている.解析者に関しては記述なし.
Intention-to-treat analysis
NRS1点の違いを検出するのに33人介入を完了すれば検出力80%と見積もっている(そのために脱落者30%と考え48人を最初に確保すべきと書かれている).介入を完了したのが35人となっている.
呼吸困難・苦痛・満足度に関して有意差はみられなかった。BP・HR・RR・SpO2に関してもあまり差はない。
有意差はない。
便秘・嘔気・嘔吐・かゆみ・めまい・頭痛・腹痛・発汗に関してほぼOramorph>Oxynorm>Placeboの順番に多い。NNHとしては、OramorphはPlaceboに比べ便秘4.3・嘔吐11・かゆみ11・めまい5.9・頭痛33・腹痛33・発汗33・口喝16、OxynormはPlaceboに比べ便秘5.6・嘔吐17・めまい12.5・発汗33。
Short termであり、モルヒネの量も導入には多い気がします。この研究結果をもって慢性期治療にモルヒネは不要とは言い難いような・・・。ですが、ゆっくりとした心不全増悪の時に無理してモルヒネを使う必要はないのか?と思ってしまいます。
臨床学的疑問は何か?
P
16歳以上の無症状な健康な成人でピロリ菌感染が証明されている患者
胃カメラで萎縮性胃炎などは証明。
I ピロリ菌の除菌 最低7日間
C プラセボ or 治療しない
O
Primary outcome: 胃癌の発生率
Secondary outcome : 食道癌の発生率、胃癌関連の死亡率、胃癌に関連した死亡、全死亡、治療に関連した有害事象
全ての研究をきちんと集めたか?
⇒言語の規制なく出版されている文献を集めた。
文献は最初いくつ集め、どれだけ絞りましたか?

どうやって文献を集めましたか?(MEDLINEとEMBASE使ってますか
A search of the medical literature was conducted using Medline (1946 to December 2013), Embase (1947 to December 2013), and the Cochrane central register of controlled trials.
⇒使っている。
集めたものと結果をチェックする
Primaryアウトカムはどういった結果になったか?

異質性は低い傾向



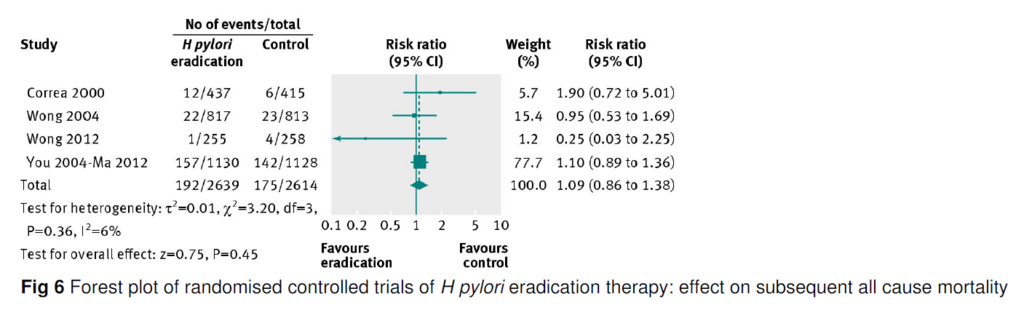

NNTでみると、アジア人のほうが除菌による効果は高い。
Primaryアウトカムの統計学的異質性(heterogeneity)チェック:
Heterogeneity between studies was assessed using both the I2
statistic with a cut off of ≥50%, and the χ2 test with a P value
<0.10 used to define a significant degree of heterogeneity.
⇒異質性はチェックしている。
固定効果モデルもしくはランダム効果モデル、どれを使用してますか?・・

⇒ランダムエフェクトモデル。
バイアスチェックはどうしたでしょうか?
出版バイアス(publication bias)はありますか?
Egger法を用いている。
FUNNEL PLOTは数が少なくて施行できない。
・患者適応の判断
異質性は低いとのことだが、フォレストプロットを見ると、バラつきが大きく、本当に異質性は低いのか?
また、一部のStudyの影響が大きく、このメタアナリシスだけでは、何とも言えないかもしれない。
ただ、アジア人のほうが除菌の効果が高いという点は興味深い。
以前、Antaa Slideで誤嚥性肺炎のABCDEアプローチについてお話ししました。
で、このABCDEアプローチを改変して、高齢者総合機能評価として使用できるのではないかと思いつきました。
A Acute problem 急性疾患の治療
A Advanced care planning アドバンスケアプランニング
B Best (position/meal form) 体位と食事形態
C Care of oral 口腔ケア
C Care of Socilal 社会的なサポート
C Care of Palliative 緩和ケア
D Drug 薬剤
D Dementia/Derrium 認知症/せん妄
D Depression 抑うつ
E Energy 栄養
E Exersice ALD、I-ADL
E Ear/Eye 眼・耳

症例は64歳の男性で、2週間の経過の発熱、悪寒、関節痛、腹痛、精巣痛、白血球増加で入院した。
25年前に中国で肺結核と診断され、14か月にわたる4剤併用療法で治療後である
23年前に米国に来たが、その時点での喀痰のTbの検査は陰性であった。
12年前にE型肝炎の既往歴があった。
現在の入院3年前に、患者は慢性咳嗽を認めた。胸部のX線撮影で右肺尖部に結節影が認められた。胸部のCTによるフォローアップ検査では、右頂点の石灰化肉芽腫と気管支拡張症が明らかになり、CTによる年1回のフォローになった。
現在の入院の14日前に、食欲不振および倦怠感を認め、背部の痛みとこわばりを認めた。 6日後、のプライマリケア医が患者を診察した。彼は先行する外傷はなく、体温は37.0℃であった。
両側の傍脊柱起立筋に圧痛を認めた
神経学的所見は問題なかった
腰椎のX線では椎間板の変性のみであり、イブプロフェンで経過を診ることになった。
その後、体温は38.9℃に達した。発熱、悪寒、寝汗、戦慄が持続し、歩行を損なうほど重度の背部の筋肉痛みも認めた。イブプロフェンは、熱および筋肉痛を一時的に軽減するのみであった
中国の伝統的な医師で治療を受けたが効果はなかった。
その後、精巣の腫大と痛みが出現したため、再度プライマリケア医を受診した。
排尿障害、血尿、リンパ節腫脹、頭痛、頸部硬直、発疹は認めなかった。
左睾丸の腫脹を認めた
バベシア、エーリキア、アナプラズマ、ライム病の核酸増幅試験は陰性であった。
陰嚢の超音波検査では、両方の精巣は正常な構造であり、ドップラーも問題はなかった。嚢胞を認めるのみであった。
胸部画像評価で結節影は著変なかったが、肺底部に新たな陰影を認めた。
レボフロキサシンの7日間コースが処方されたが、発熱が再燃し(39.0℃まで)、寒気、食欲不振、筋肉痛および関節痛は継続した。
筋肉痛と関節痛は悪化し、さらに腹痛も認めるようになった。血便はなかった。
体重も1kg減少した。
患者は、運動に関連していない鋭い胸の痛みと、薄い白い痰を伴う慢性の咳を認めた。
視力低下はないものの、2日前から左目の視界が不鮮明になっていた。
頭痛、顎はこう、他の関節痛、皮疹は認めなかった。
シックコンタクトなし
タバコは吸うものの、非合法薬物の使用はなかった。
バイタルサイン
the temperature was 37.8°C
and then rose to 38.3°C, the blood pressure
126/64 mm Hg, the heart rate 74 beats per minute,
the respiratory rate 18 breaths per minute,
and the oxygen saturation 97% while the patient
was breathing ambient air.
黄染はなく、口腔咽頭には紅斑、滲出液、潰瘍を認めなかった。
首の動きに問題はなく、脊柱と傍脊柱にも問題はなかった。
子宮鼠径または腋窩リンパ節腫脹はなかった。
肺底部にわずかなラ音を認めた。
心雑音なし 腹部所見問題なし
関節腫脹や皮疹なし
胸部CTでは胸水を認めるが、他非特異的な所見のみ。
胸水も漏出性で特記事項なし。
レボフロキサシンからドキシサイクリンに変更したが解熱しない
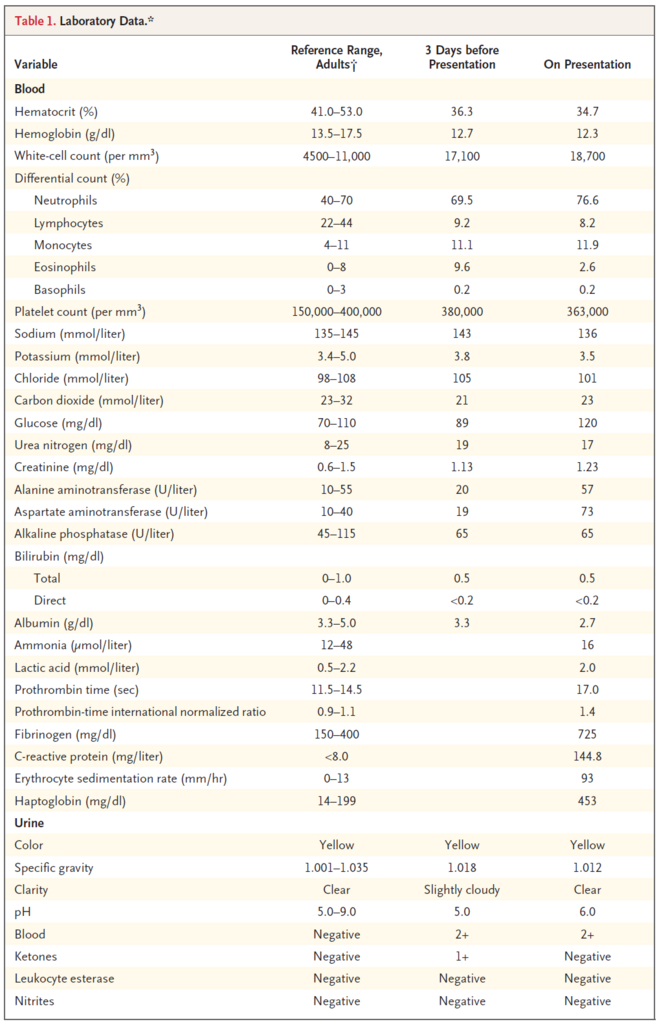
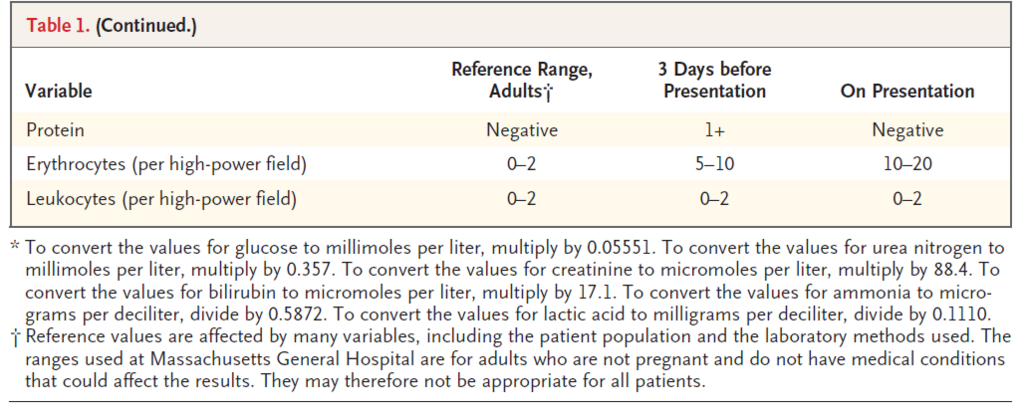
採血データ
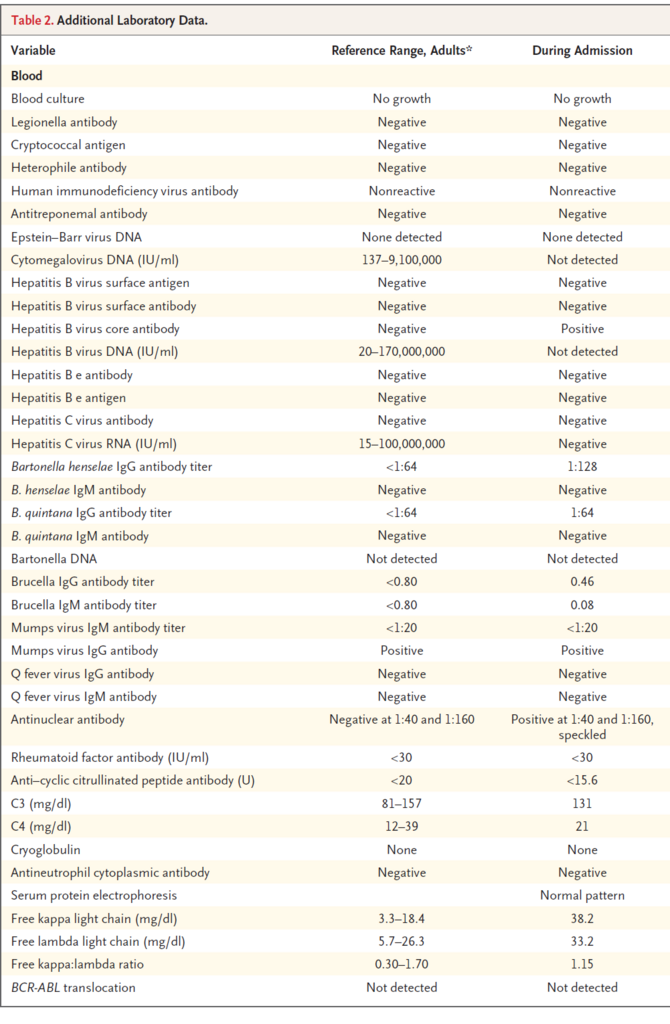
●追加検査
入院後7日目から左睾丸の腫脹が再燃し、熱も40度近くに上昇した
以下エコー所見
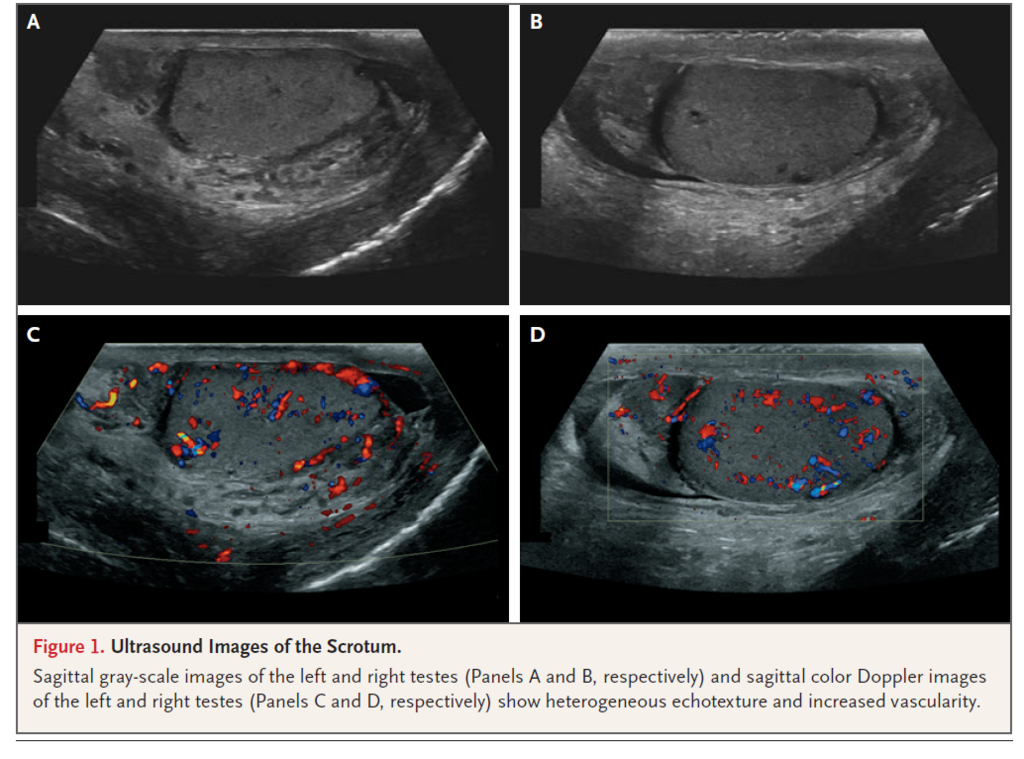
⇒腫瘤などなし 血管増生を示唆するドプラー像
●陰嚢痛の鑑別
・感染症
淋菌やクラミジアなどの性感染症や、腸内細菌による感染が考えられるが、前者のPCR陰性で尿検査や尿培養の異常がないことから否定的。
ブルセラも暴露歴もなく可能性は低い
ムンプスも鑑別だが、抗体陰性で耳下腺も腫れてない
結核も鑑別に挙がるが、肺結核の所見に乏しく結核の原発巣が精巣というのは珍しい。とはいえ、生検で確認する必要がある。
・血管炎
感染症とメカニカルな原因が除外できれば血管炎の可能性が最も高い。
血管炎は大血管炎、中血管炎、小血管炎で分類。
高齢者であればGCAを考えるが、精巣の血管は大血管ではないので、大血管炎の可能性は低い。
成人の血管炎で精巣を侵すのは、中血管炎であるPNが多い。
しかし、小血管炎でも精巣の症状は起こる。
IgA血管炎でも精巣の症状は起こりうり、成人より小児で多い。
しかし、紫斑がない点よりIgA血管炎の可能性は下がる。成人のIgA血管炎では96%に紫斑を認めるという報告もある。
とはいえ、どんな小血管炎も中血管炎も精巣の症状を認めうる。
クリオグロブリン、リウマチ因子、C4低下が認めないことより、クリオグロブリン血管炎の可能性は下がる。
ANCAは陰性だがANCAの感度は、侵される臓器によって違ってくる。
今回は、腎機能が軽度悪化しており、尿潜血もあるので腎臓が侵されることが示唆。
⇒多発血管炎性肉芽腫症なら感度90%、顕微鏡的多発血管炎なら感度70%程度と想定されるため、ANCA陰性であれば可能性は下がる
アレルギー性肉芽腫性血管炎は感度50%程度であり、可能性を下げれない
肺に関しては、小血管炎では肺実質が侵され、毛細血管が侵されることで肺胞出血をきたしうる。
中血管炎では、肺胞実質はスペアされる。
この症例では結節は認めるが、以前と変化がなく、症状も乏しいことから肺の浸潤がないと考えられる。
そのため、アレルギー性肉芽腫性血管炎やグットパスチャーの可能性は下がる。
肺が侵されていないことを考えれば、PNが最も考えられる診断である。
HBVはPNと関連が深いが、今回はHBV-DNAは陰性であり可能性は低い。
今後、免疫抑制をすることを考えても、速やかに生検を行う必要がある。
●臨床診断
PN:結節性多発動脈炎
側頭動脈の生検
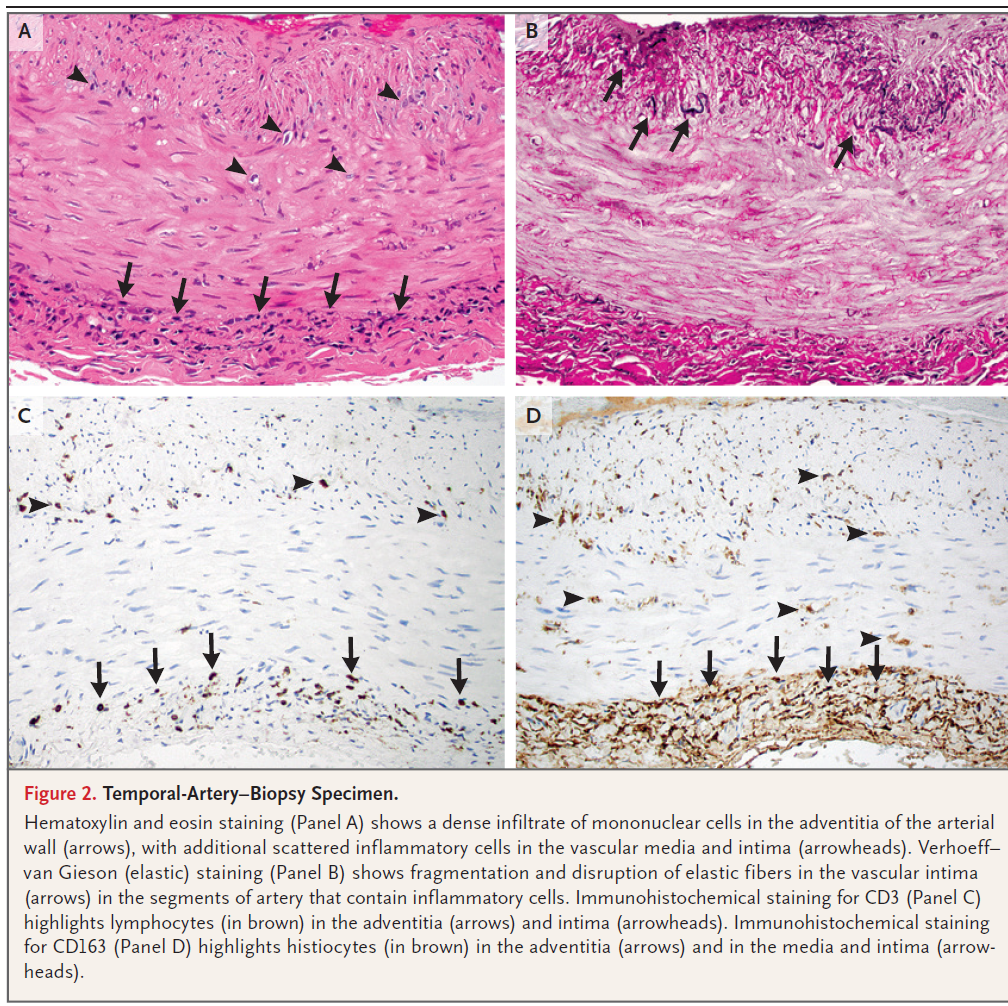
⇒GCAは完全に否定しきれない。
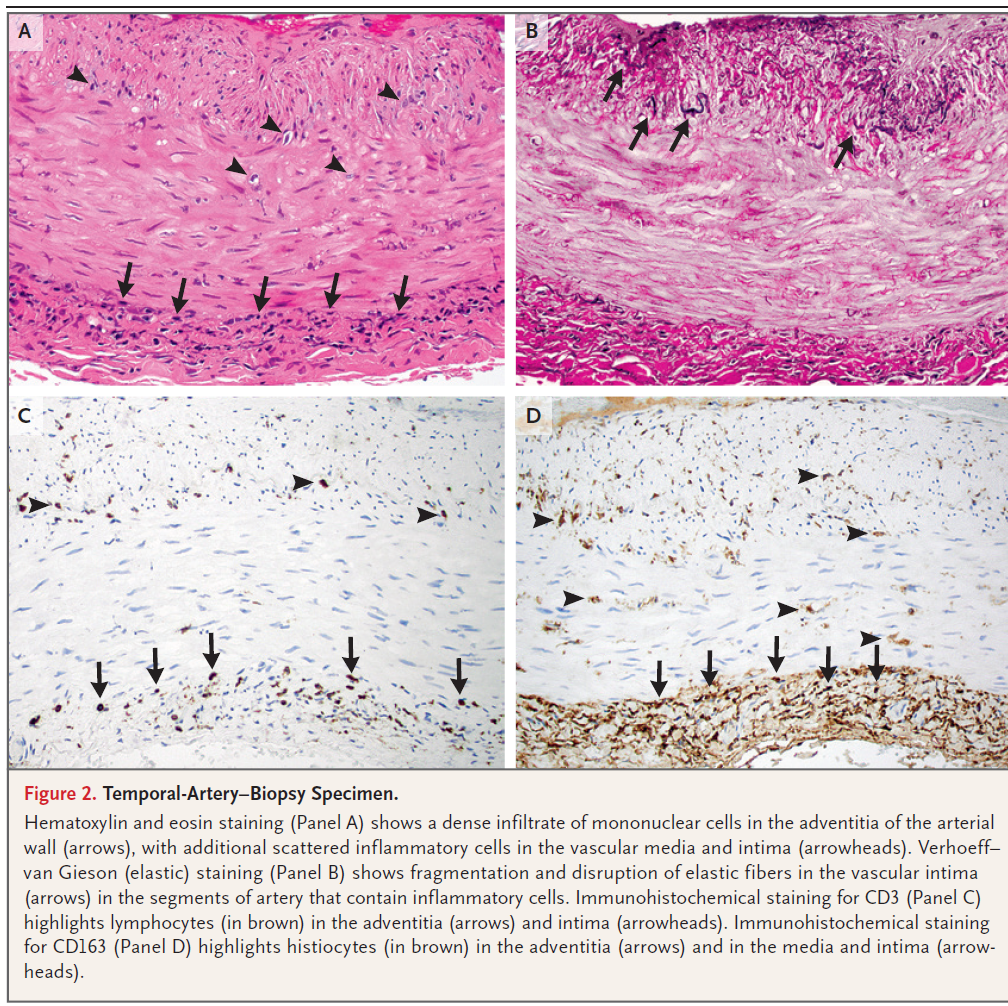
⇒小~中血管に炎症を認めるので、PNに矛盾しない。
●経過
PNと診断。
重症のPNならステロイド+ (リツキシマブorシクロホスファミド)が推奨
副作用の観点からはリツキシマブが好まれる。
ただし、HBS抗体が陽性であり、B型肝炎のリスクが高い。B型肝炎のDNAフォローか予防投与が必要。
その後、PRESを発症したが、降圧と抗てんかん薬で改善。
リツキシマブは原因かもしれないとして、一時的に中止。
その後、再発なく、再度リツキシマブを導入して経過した。。